Revista Canal Abierto 44 | Caso Clínico
Cirugía apical fallida de un premolar inferior: reporte de un caso
Aceptado: 30-08-2021
Páginas 44-48
Felipe Restrepo R.1 Marcela Quintero A.2 Viviana Holguín V.2 Paula Villa M.1
1 Profesor Titular de la Universidad de Antioquia, adscrito a la Facultad de Odontología, Medellín, Colombia.
2 Endodoncista Práctica privada, Medellín, Colombia.
Resumen
Este artículo describe el caso de una paciente que consulta por dolor a la masticación en el segundo premolar inferior izquierdo con alteración en la neurosensibilidad del labio inferior como consecuencia de una cirugía endodóntica previa en el mismo diente. El análisis de la tomografía computarizada de haz cónico permite evidenciar la presencia de un material hiperdenso ubicado en la cortical buca,l cerca al foramen mentoniano y lejos del ápice radicular sin apicectomía previa. La re-intervención quirúrgica, usando magnificación con microscopio operatorio, fue llevada a cabo y el material extraño removido de la cortical bucal, fue evaluado bajo microscopio electrónico de barrido resultando ser ionómero de vidrio. Un año y medio después hay una completa cicatrización periapical, ausencia de dolor a la masticación y mejoría en la alteración neurosensorial.
Palabras clave: microcirugía endodóntica, parestesia, iatrogenia
Abstract
This article describes the case of a patient that inquires because of chewing pain in the lower left second premolar and neurosensory alteration of the lower lip as a consequence of endodontic surgery on the same tooth. The analysis of the Cone Beam Computered Tomography evidences a hyperdense material located in the buccal cortical bone near the mental foramen and far from the root apex, without a previous apicectomy. A surgical re-intervention was performed, under magnification, using a dental operating microscope, and the foreign material was removed from the cortical bone and analyzed using a scanning electron microscope, observing that it consisted of glass ionomer cement. A year and a half later, complete apical healing was observed, absence of chewing pain and improved neurosensory alteration.
Keywords: Endodontic Microsurgery, paresthesia, iatrogenic.
Introdución
La microcirugía endodóntica moderna, que incluye el uso de magnificación, instrumental microquirúrgico y biomateriales altamente compatibles, es un procedimiento seguro con un alto porcentaje de éxito (1-2), sin embargo, el abordaje de algunos dientes puede representar un desafío importante debido a su ubicación cerca a ciertas estructuras anatómicas (3). La adecuada planeación pre quirúrgica, sumado al uso adecuado de diferentes herramientas tecnológicas, biomateriales, instrumentos y técnicas; ligados a la habilidad clínica y experiencia profesional, ayudan a prever complicaciones y disminuir riesgos pues permiten ejecutar procedimientos conservadores y predecibles.
La tomografía computarizada de haz cónico (CBCT por sus siglas en inglés) actualmente se considera como una herramienta indispensable en el diagnóstico, planificación y seguimiento de los tratamientos microquirúrgicos que se realizan en endodoncia. Esta ayuda diagnóstica, previa a la realización de una microcirugía endodóntica permite identificar claramente la relación anatómica de los ápices radiculares con estructuras anatómicas vecinas importantes en cualquier plano del espacio, se puede apreciar el tamaño real, la ubicación y la extensión de la lesión periapical, así como también puede confirmar la raíz con la que está asociada.
Durante la intervención quirúrgica de premolares inferiores, se debe tener especial precaución con el nervio mentoniano, el cual emerge a través del foramen mentoniano y proporciona sensibilidad a la superficie anterior del mentón y el labio inferior, así como a la encía bucal de los dientes anteriores y premolares mandibulares (4), su trayecto debe identificarse, protegerse y preservarse durante el procedimiento microquirúrgico. Deficiencias en la planificación y en la técnica pueden provocar lesiones que generen cambios neurosensoriales.
Parestesia es una alteración neurosensorial caracterizada por una sensación de ardor, entumecimiento u hormigueo o por una pérdida parcial de sensibilidad, y puede ser consecuencia de una inadecuada planificación y ejecución del procedimiento quirúrgico cerca a ciertos nervios. Es importante distinguir la parestesia de la disestesia y la anestesia. La disestesia es una sensación anormal desagradable, ya sea espontánea o evocada. Los casos especiales de disestesia incluyen hiperalgesia y alodinia. La disestesia siempre es desagradable, mientras que la parestesia generalmente no lo es. En términos prácticos, la parestesia se refiere a sensaciones anormales en general y, por lo tanto, puede incluir casos de disestesia. La anestesia se refiere a una pérdida sensorial causada por una sección del nervio, un fármaco depresor o disfunción neural (5).
Dado que el riesgo de contratiempos y complicaciones asociados con la endodoncia está relacionado con la proximidad de la raíz a cualquier estructura anatómica importante, el conocimiento tridimensional de la anatomía local es invaluable para la planificación del tratamiento. Además, la evaluación de riesgos, comunicada al paciente, constituye parte del proceso de consentimiento informado.
Presentación del Caso Clínico
Paciente de sexo femenino, de 52 años de edad, sin antecedentes médicos personales ni familiares de importancia, asiste remitida al posgrado de Endodoncia de la Facultad de Odontología de la Universidad de Antioquia refiriendo que “Hace poco me hicieron una cirugía, pero siento entumecido el labio inferior y me sigue doliendo al masticar”. Como antecedente relata que 6 meses atrás le fue realizada una cirugía endodóntica del segundo premolar inferior izquierdo (diente 3.5) por un odontólogo general.
Al examen clínico el diente 3.5, que estaba restaurado con una corona completa, presentó dolor moderado a la percusión horizontal y vertical y a la palpación de los tejidos blandos adyacentes a la zona apical. No había profundidades sondables mayores a 3mm y la movilidad dental era fisiológica (Figura 1).
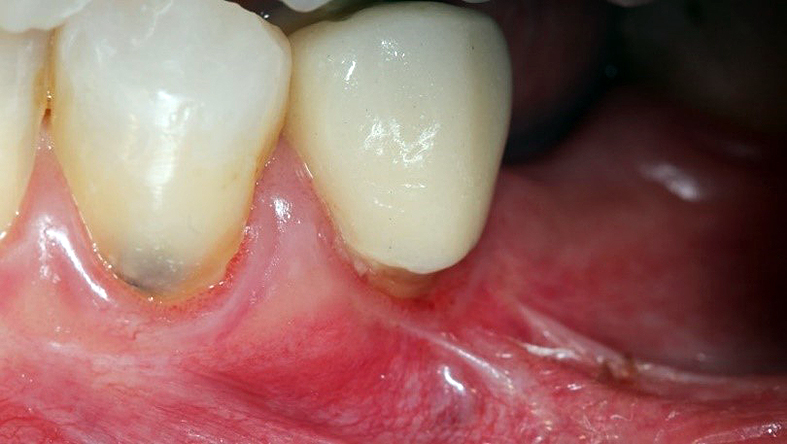
Figura 1. Aspecto clínico inicial del diente 3.5
La paciente relataba una sensación anormal en el lado izquierdo del labio inferior (impresión de quemazón, pinchazo, prurito, entumecimiento) que inició luego del procedimiento quirúrgico.
El análisis radiográfico permite evidenciar en el diente 3.5 corona protésica y muñón metálico, además de elemento de retención intra-radicular en tercio cervical y medio, el material de obturación endodóntico estaba sobre obturado, y presentaba imagen radio lúcida peri-radicular compatible con lesión periapical. Adyacente a la superficie radicular y al foramen mentoniano se observaba una imagen radio opaca compatible con material de obturación de la cirugía previa (Figura 2).
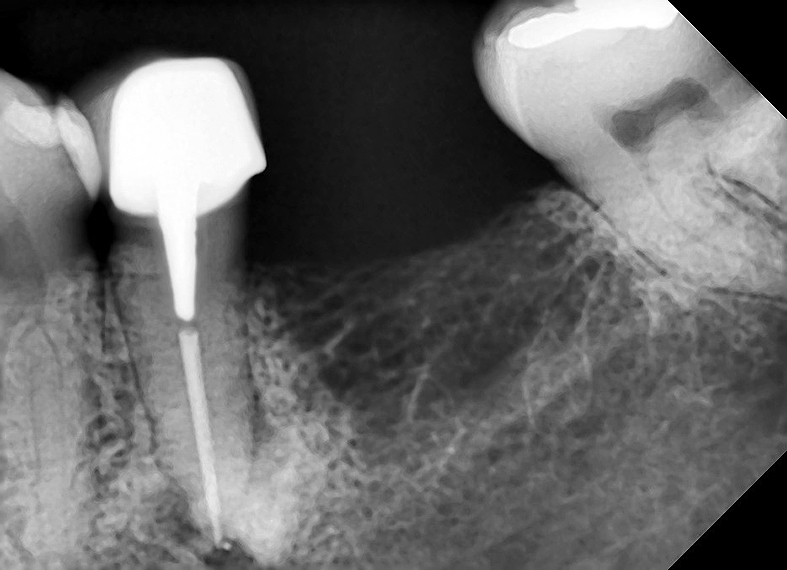
Figura 2. Radiografía periapical inicial del diente 3.5
El análisis tomográfico confirma la presencia de un material hiperdenso ubicado en la cortical bucal cerca al ápice del diente 3.5 y próximo al agujero mentoniano compatible con material posicionado durante cirugía previa; se confirma, además, la presencia de lesión apical y ápice radicular sin apicectomía previa aparente (Figura 3A-3D)
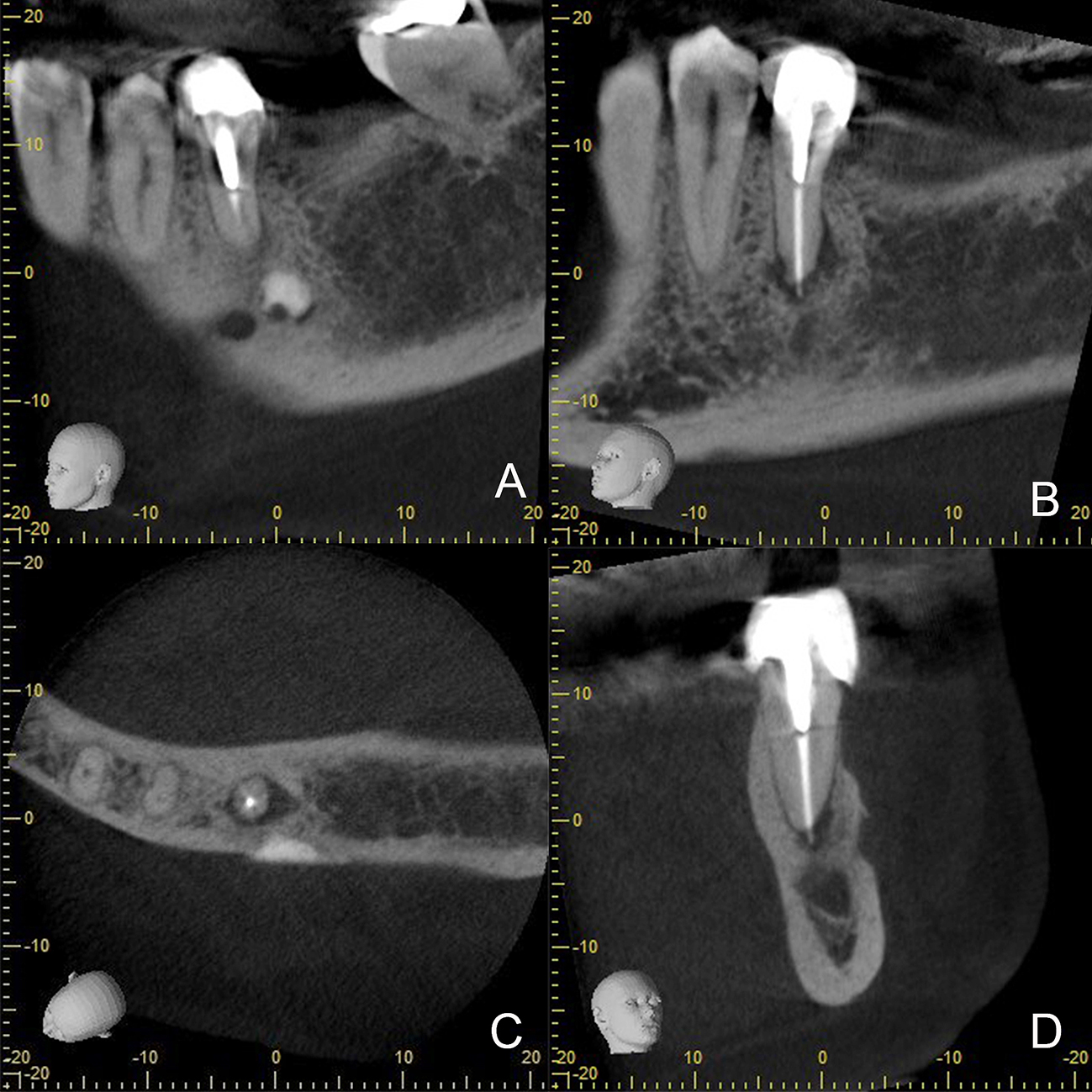
Figura 3. CBCT prequirúrgica del diente 3.5
A. Vista sagital de la superficie bucal que evidencia presencia de material hiperdenso cerca al foramen mentoniano.
B. Vista sagital que evidencia lesión peri radiculra del diente 3.5 sin apicectomía previa.
C. Vista axial en la se observa la cecanía del material hiperdenso con el ápice radicular del diente 3.5
D. Vista coronal del diente 3.5.
Diagnóstico: diente 3.5 previamente tratado con periodontitis apical sintomática. Parestesia que afecta el lado izquierdo del labio inferior.
Plan de tratamiento: Microcirugía Endodóntica del diente 3.5.
Bajo microscopio operatorio Opmi Pico (Zeiss, Alemania) se realizó un colgajo muco-perióstico intrasurcular triangular con preservación de papila (Figura 4) que permitió identificar el material hiperdenso observado en la tomografía (Figura 5) el cual fue separado del tejido óseo con un corte fino por sus bordes con una fresa diamantada para facilitar su remoción. Posteriormente, bajo una magnificación de 10X- 16X y con base en la planificación tomográfica, se realizó osteotomía para crear una ventana quirúrgica no mayor a 6mm de diámetro que permitiera el acceso a la zona apical, el curetaje de la lesión y apicectomía de 3mm, la cual fue realizada por corte con una fresa Zecrya (Dentsplay- Sirona Endodontic) (Figura 6).
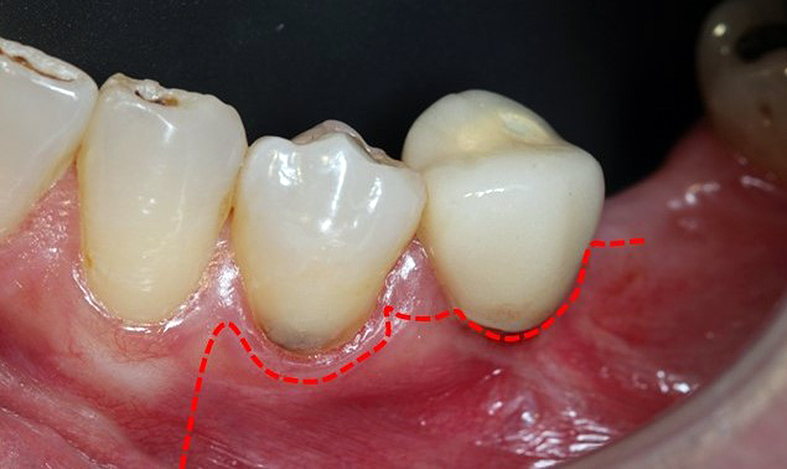
Figura 4. Diseño del colgajo.
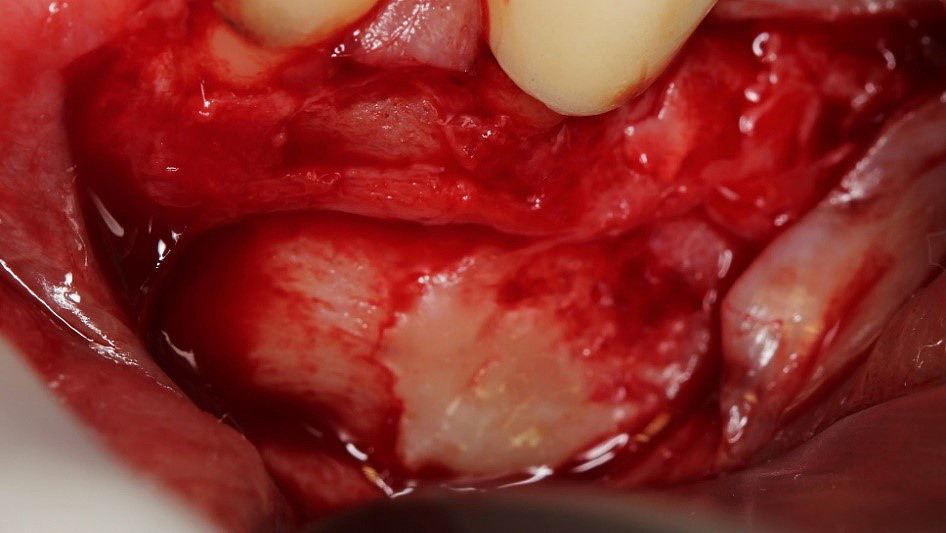
Figura 5. Material exógeno adherido a la cortical bucal cerca de la zona apical del diente 3.5 y el foramen mentoniano.
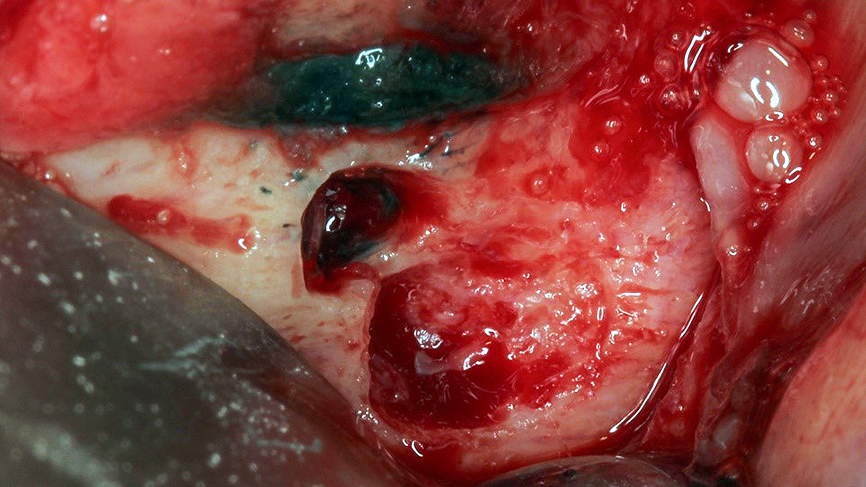
Figura 6. Ventana ósea que permitió acceso a la zona periapical del diente 3.5.
Luego de la retro preparación de la cavidad apical de 3mm de profundidad con el inserto de ultrasonido E30RD (NSK / Nakanishi, Japón) ésta fue obturada con MTA (Angelus, Londrina-PR - Brasil) (Figuras 7-8).
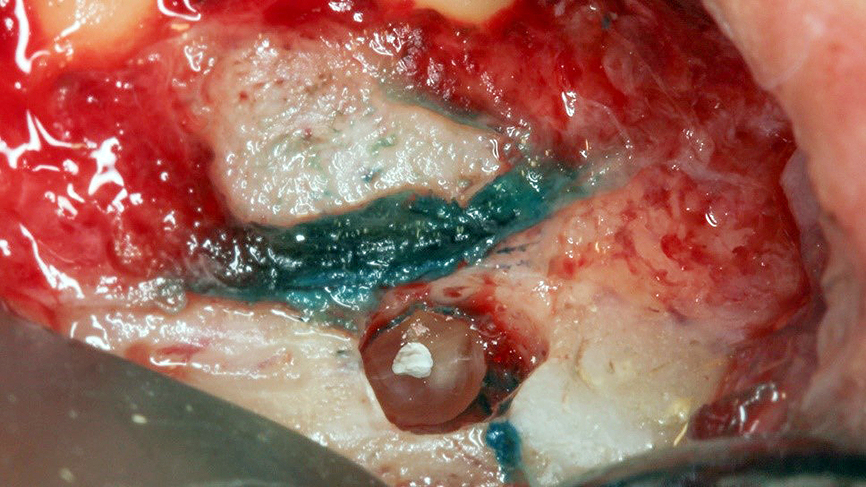
Figura 7. Luego de la retro preparación de la cavidad apical de 3mm de profundidad con el inserto de ultrasonido E30RD (NSK / Nakanishi, Japón) ésta fue obturada con MTA (Angelus, Londrina-PR - Brasil) (Figuras 7-8).
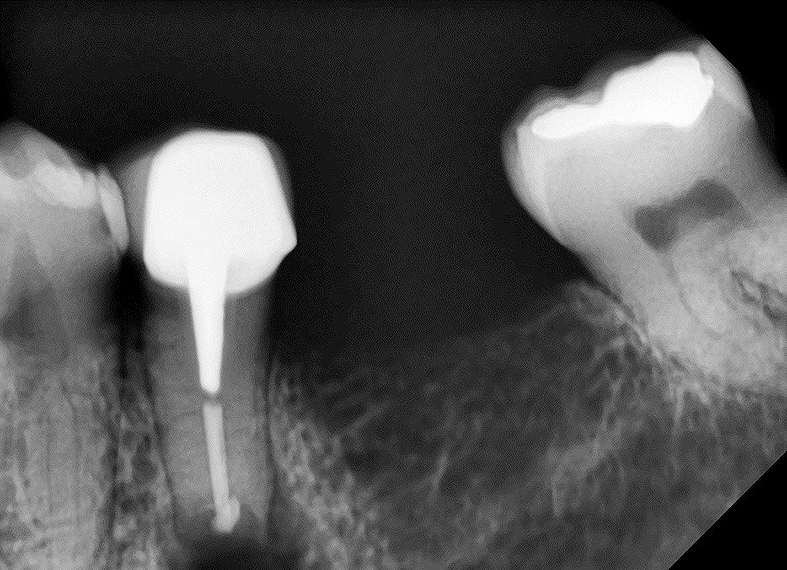
Figura 8. Aspecto radiográfico de la obturación de la cavidad apical con MTA
Durante todo el acto quirúrgico se tuvo especial cuidado con el nervio mentoniano, diseñando un surco de retención ósea para dar estabilidad a los retractores de tejidos y proteger el paquete vasculonervioso. Finalmente se reposicionó el colgajo y se suturó con puntos simples usando Vicryl 5-0 (Ethicon Inc, USA) y Prolene 5.0 (Ethicon Inc, USA).
Con el objetivo de obtener recuperación neurosensorial del labio se prescribió aplicación intramuscular de una ampolla Neurobión cada semana durante dos meses, posterior a esta terapia se continuó durante dos meses más con la administración vía oral de 2 tabletas diarias.
En el seguimiento a 1.5 años no hay dolor a la percusión horizontal ni vertical ni a la palpación de los tejidos blandos adyacentes a la zona apical del diente 3.5. El sondaje periodontal permanece normal y la movilidad dental fisiológica. La paciente relata, además, mejoría en todos los síntomas relacionados con la parestesia.
En la CBCT se observa material de obturación apical en posición, cicatrización ósea completa de los tejidos periapicales e integridad de la cortical del agujero mentoniano y de la cortical ósea bucal (Figura 9A-9C).
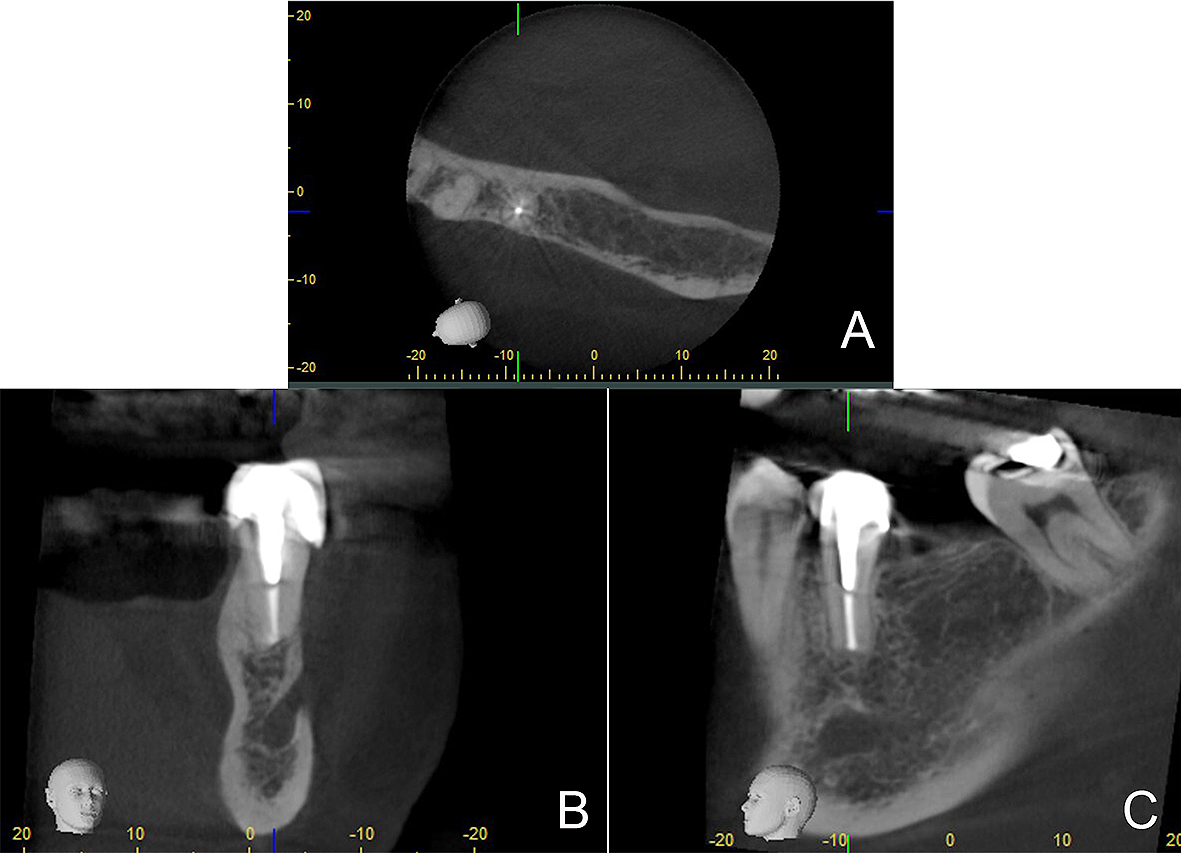
Figura 9. CBCT 1,5 años posquirúrgicos en la que se evidencia cicatrización completa de los tejidos óseo peri-radiculares del diente 3.5 en la vista axial (A), coronal (B) y sagital (C).
El material extraído de la cortical bucal, que fue analizado bajo el microscopio electrónico de barrido (SEM por sus siglas en inglés), resultó ser un material cuya composición es compatible con ionómero de vidrio (Figura 10).

Figura 10. Microfotografía tomada con microscopio electrónico de barrido del ionómero de vidrio extraído de la cortical bucal.
Discusión
El diagnóstico de parestesia requiere una historia clínica precisa del paciente para determinar el inicio de la alteración sensorial y su evolución. El examen de la zona afectada se puede realizar mediante pruebas térmicas, mecánicas, eléctricas o químicas que provocan respuestas subjetivas. Una prueba más objetiva se basa en el análisis electrofisiológico del nervio. Las ayudas radiográficas también pueden ser útiles para determinar la causa de la parestesia.
En casos de episodios no persistentes de irritación nerviosa, la parestesia debería resolverse en días o semanas a medida que se elimina la causa (6, 7), las vitaminas del complejo B ayudan a disminuir las sensaciones desagradables causadas por lesiones neuronales pues ejercen un papel importante en la conducción y excitabilidad nerviosa. (8).
Gracias al análisis en SEM se pudo determinar que la paciente presentaba ionómero de vidrio sobre el tejido óseo. El ionómero de vidrio es un cemento de doble silicato de homopolímeros de aluminio, calcio y flúor más ácidos, poliarquenóicos y poliacrílicos, fue inventado por Wilson y Kent en 1972 y es el único material capaz de unirse a la estructura dental, sin previamente grabar. Los efectos del ionómero de vidrio pueden ser estimulantes o inhibitorios, dependiendo de la concentración de iones y las condiciones de cultivo. Se ha sugerido que este material es hidrofóbico, su pH bajo de l durante el fraguado es una causa de cito y neurotoxicidad; por lo que de ninguna manera debe ser aplicado sobre el hueso alveolar. (9, 10)
Este caso nos deja concluir que la juiciosa y detallada planificación tomográfica pre quirúrgica permite identificar correctamente las estructuras anatómicas, lograr la identificación y localización del ápice radicular, así como su adecuado tratamiento y reducir el riesgo de complicaciones durante y después del procedimiento. Resalta, además, la importancia del uso de equipos e instrumentos adecuados para llevar a cabo este tipo de procedimientos.
Los materiales quirúrgicos empleados constituyen elementos importantes que contribuyen a la consecución de los objetivos quirúrgicos, sin embargo, es indispensable conocer su comportamiento, indicaciones, manipulación y reacción con los tejidos bucales para hacer un uso racional de ellos, todo esto de la mano de un clínico con destreza y reconocimiento de sus habilidades para la realización de procedimientos de alto nivel de complejidad.
Referencias Bibliográficas
1. Floratos S, Kim S. Modern Endodontic Microsurgery Concepts: A Clinical Update. Dent Clin North Am. 2017 Jan;61(1):81-91. doi: 10.1016/j. cden.2016.08.007. PMID: 27912820.
2. Azim AA, Albanyan H, Azim KA, Piasecki L. The Buffalo study: Outcome and associated predictors in endodontic microsurgerya cohort study. Int Endod J. 2021 Mar;54(3):301-318.
3. Wang X, Chen K, Wang S, Tiwari SK, Ye L, Peng L. Relationship between the Mental Foramen, Mandibular Canal, and the Surgical Access Line of the Mandibular Posterior Teeth: A Cone-beam Computed Tomographic Analysis. J Endod. 2017 Aug;43(8):1262-1266.
4. Patel, S., Durack, C., Abella, F., Shemesh, H., Roig, M., & Lemberg, K. (2014). Cone beam computed tomography in Endodontics - a review. International Endodontic Journal, 48(1), 3–15.
5. Chong BS, Gohil K, Pawar R, Makdissi J. Anatomical relationship between mental foramen, mandibular teeth and risk of nerve injury with endodontic treatment. Clin Oral Investig [Internet]. 2017 Jan 28 ;21(1)
6. Ahonen, M., & Tjäderhane, L. (2011). Endodontic-related Paresthesia: A Case Report and Literature Review. Journal of Endodontics, 37(10), 1460–1464. 7. Alves FR, Coutinho MS, Gonçalves LS. Endodontic-related facial paresthesia: systematic review. J Can Dent Assoc [Internet]. 2014;80:e13
8. Torres y Gutiérrez Rubio Arturo Efecto analgésico de las vitaminas del complejo B, a 50 años de la primera combinación fija de tiamina, piridoxina y cianocobalamina. Med Int Mex 2012; 28(5)Vol. 28 Núm.5. Septiembre-Octubre 2012 Págs. 473-482
9. Nguyen JNT, Harbison AM. Scanning Electron Microscopy Sample Preparation and Imaging. In: Methods in molecular biology (Clifton, NJ) [Internet]. 2017. p. 71–84.
10. Lang O, Kohidai L, Kohidai Z, Dobo-Nagy C, Csomo KB, Lajko M, et al. Cell physiological effects of glass ionomer cements on fibroblast cells. Toxicol Vitr [Internet]. 2019 Aug 13;104627.





